

近视眼未得到矫正时,由于阅读距离太近而引起过度集合,过度集合又可伴随过度调节,使得近视程度增加。
如此发生恶性循环,以致产生眼疲劳。镜匠人提醒您如何科学处理眼睛集合过度,解决眼睛不适和视力问题。
△眼睛集合过度
集合过度(CE)也是比较常见的双眼视功能异常,患者可出现明显的症状,往往在长时间阅读或使用电脑工作后出现;
有些患者可能同时伴有调节功能异常,对于这些患者在配戴正镜片或视觉治疗后症状能明显改善。

患者可能表现为视近时内隐斜,视远时为正位视或低至中度的内隐斜,负融像性集合功能降低,AC/A值高。集合过度也是比较常见的非斜视性双眼视功能异常之一。
资深的Erikson教授深入浅出的眼睛集合过度的理论和临床诊断进行了全面的剖析:
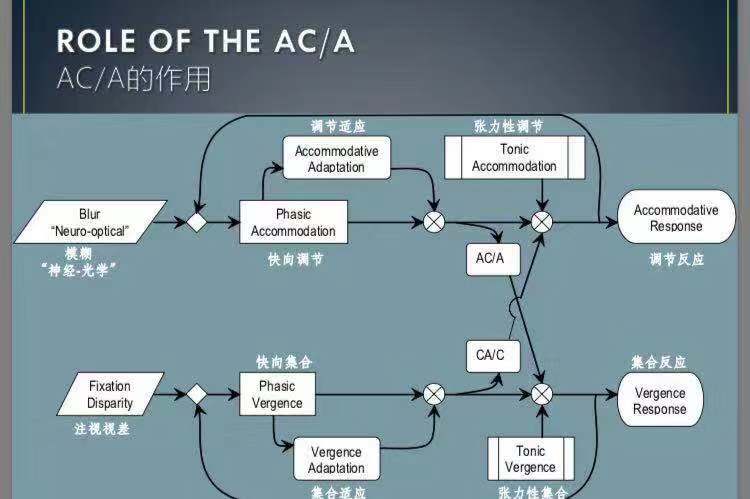
△症状
患者的症状出现往往与长时间近距离工作、使用电脑等有关,常见症状如下:、
★复视。
★眼部紧张、疲劳感。
★眼周围牵拉感。
★到晚上时眼眶上方额部疼痛。
★有聚焦过度感。
★视物模糊(在视远及视近时均可出现)。
★希望尽可能避免近距离工作。
★阅读时喜欢将书本放得很近。
★希望能闭眼。
★视物疲劳后会发生头部倾斜。

△体征
*内隐斜的幅度往往与症状、体征有一定程度相关。
*内隐斜程度视近大于视远。
*AC/A值高(一般大于5/1)。
*近距离测定发散(BI)范围小,集合(BO)范围大。
*集合近点测定可直达鼻尖。
*调节灵活度降低,特别是双眼前放置负镜片时模糊像消除困难。
*高负相对性调节(NRA),低正相对性调节(PRA)(正常情况下,NRA为+2.50,PRA为-3.50),此种情况在集合过强者中比较常见,但必须排除其他双眼视功能异常。
*调节功能障碍,患者可出现一系列表现,如单眼调节的灵活度、调节幅度均有异常

△诊断
*询问病史 了解患者年龄、阅读习惯、症状是否与这些功能性病因相关,严重程度、症状发生时诱因、伴随症状、缓解因素、全身情况以及用药情况等。
*眼部一般检查、屈光检查 如患者存在未矫正的屈光不正,先行屈光矫正,在屈光矫正基础上再行双眼视功能检测。
*睫状肌麻痹扩瞳验光 如有潜伏性远视,或屈光检查时发现屈光度数有波动、不稳定,则需行睫状肌麻痹扩瞳验光,视近时内隐斜的出现往往可能提示有潜伏性远视。
*必须了解视远时双眼视情况 视远时隐斜程度、储备性聚散范围的测定,以排除分开不足和内隐斜等情况
*近用双眼视功能测定 这是诊断的主要依据,包括遮盖试验、近用水平隐斜测定、集合近点测定、AC/A、融像性聚散范围、调节灵活度、调节幅度测定等。
*立体视测定 立体视功能的测定也是必需的,立体视功能的下降或缺失往往提示有斜视存在的可能。
*瞳孔测定 排除由于集合痉挛相关的瞳孔缩小。
*视野检查 如怀疑瘴病存在时,需要做此项检查。
*其他 根据病史及检查结果符合上述集合过强体征,即可诊断。

△鉴别诊断
*屈光矫正不正确 如未进行屈光矫正或矫正不正确(如远视或近视过矫)也会出现集合过强类似表现,必须行睫状肌麻痹验光。
*基本型(单纯型)内隐斜 视远与视近程度相同,治疗的要点在于通过视觉训练或镜片消除内隐斜。
*分开不足 患者表现为视远时内隐斜和(或)内斜度数大于视近时度数,偶有视远时出现复视,如疑为外直肌麻痹所致,必须做神经系统检查。
*药物因素 有些药物会导致过度集合和调节痉挛,毒扁豆碱、毛果芸香碱等,所以必须仔细询问病史,了解患者用药史、剂量以及药物与症状的关系。
*集合痉挛 突然发病,双眼呈明显内斜,且固定于一点。呈间歇性发病,间歇期可恢复正常,侧方同向运动可正常。发病时看近看远都有复视,伴有瞳孔缩小、调节痉挛、视力障碍等。造成集合痉挛的常见原因为神经官能症,也见于脑炎后、外伤等情况。

△治疗与处理
*矫正屈光不正 如患者原有远视,矫正屈光不正后可消除内隐斜,缓解症状。
*附加阅读镜 使用正阅读镜片,可能是消除此类患者症状的有效方式。如患者无远视,附加阅读镜可为+0.75~+1.25 D,如原本有远视,则度数可增加。


镜匠人经过此次课题的学习和总结,深刻理解到“活到老学到老”的真正含义,知识的深度是无穷无尽的,唯有不断努力钻研与时俱进,才能够做到术业有专攻。

备案号: 蜀ICP备2022030247号